Vous êtes dans : Accueil > yahia >
Yahia94 documents taggés
En direct de SANTEXPO 2021 : Les bâtiments des hôpitaux de demain, futurs producteurs de données de santé ?
10 novembre 2021 | DSIH | ActualitésL’hôpital de demain pourrait intégrer dans son infrastructure même des outils de collecte et production de données, afin d’offrir des soins et un confort centrés sur le patient et viser une plus haute qualité d'exploitation. Cette évolution pose la question de la gouvernance de ces données.
En direct de l’APSSIS – conférence juridique
25 juin 2021 | Cédric Cartau | TribuneDernier temps fort et conférence attendue chaque année, intervention de Me Marguerite Brac de la Perrière et Me Omar Yahia.
Covid-19 : Lorsque la notion de personne « co-exposée » s’ajoute à celle de « cas contact »
01 février 2021 | Noémie Mandin-Lafond | TribuneAprès le « cas contact », la notion de personne « co-exposée » a fait son apparition dans un décret publié au Journal Officiel le 21 janvier dernier.
#webinaire : GHT Tout ce que vous avez toujours voulu savoir sans jamais oser le demander
15 décembre 2020 | DSIH | ActualitésPlus que deux jours avant le webinaire du 17 décembre, 60 minutes de 10 h 30 à 11 h 30. Un webinaire, animé par Xavier Vallin, Expert Système d’Information DSIH Conseil, pour mieux comprendre la mise en place des GHT grâce aux retours d’expérience d’experts.
Groupement hospitalier de territoire : Tout ce que vous avez toujours voulu savoir sans jamais oser le demander !
08 décembre 2020 | DSIH | ActualitésUn webinaire de 60 minutes animé par Xavier Vallin, Expert Système d’Information DSIH Conseil, le 17 décembre 2020 de 10h30 à 11h30 sur www.dsih.fr. Avec les retours d'expériences de Francis Breuille et Paul Milon, associés à la vision juridique de Maître Omar Yahia, qui répondront à vos questions…
Stop Covid : une appli en quête de sauvetage
29 septembre 2020 | Me Omar Yahia | TribuneDans un avis rendu le 15 septembre dernier, le comité de contrôle et de liaison Covid-19 (CCL-Covid) a comparé la France à l’Allemagne, s’agissant du nombre de téléchargements d’une application de traçage numérique et le résultat est édifiant : « En Allemagne, une application de traçage numérique, bien que partiellement dépendante d’Apple ou de Google, a été téléchargée 18 millions de fois ».
Télémédecine : un cadre assoupli
07 septembre 2020 | Mme Laora Tilman | TribuneDans le cadre de la lutte contre l’épidémie de Covid-19, le gouvernement avait décidé d’assouplir de manière temporaire les conditions d’exercice des téléconsultations, afin de limiter les déplacements au sein des cabinets médicaux (décret n° 2020-227 du 9 mars 2020 « adaptant les conditions du bénéfice des prestations en espèces d’assurance maladie et de prise en charge des actes de télémédecine pour les personnes exposées au Covid-19 », décret n° 2020-277 du 19 mars 2020 « modifiant le décret n° 2020-73 du 31 janvier 2020 portant adoption de conditions adaptées pour le bénéfice des prestations en espèces pour les personnes exposées au coronavirus », et arrêté du 23 mars 2020 « prescrivant les mesures d’organisation et de fonctionnement du système de santé nécessaires pour faire face à l’épidémie de Covid-19 dans le cadre de l’état d’urgence sanitaire »).
La Cnil publie trois nouveaux référentiels sur la conservation des données de santé
01 septembre 2020 | Me Noémie Mandin-Lafond | TribuneTrois nouveaux référentiels sur la conservation des données de santé ont été mis en ligne sur le site de la Commission nationale de l’informatique et des libertés (Cnil) le 28 juillet dernier. Leur objectif est d’aider les responsables de traitement concernés dans la gestion des traitements courants des cabinets médicaux et paramédicaux ainsi que dans le choix de la durée de conservation des données.
Mise en conformité avec le RGPD : un « kit » est lancé par l’Anap
28 juillet 2020 | Me Noémie Mandin-Lafond | TribuneL'Agence nationale d'appui à la performance des établissements de santé et médico-sociaux (Anap) vient de publier un kit à destination de l’ensemble des structures sanitaires et médico-sociales, rassemblant les ressources utiles pour leur permettre une mise en conformité avec le règlement général sur la protection des données (RGPD).
Crise du Covid-19 : L’élargissement de la télésurveillance du diabète et l’ouverture de la télémédecine aux pharmaciens d'officine
07 juillet 2020 | Me Noémie Mandin-Lafond | TribuneNous le savons, dans le contexte exceptionnel de la lutte contre l’épidémie de Covid-19, les autorités sanitaires ont publié, depuis fin janvier 2020, une série de décrets visant à faciliter l’accès à la télémédecine et aux outils numériques de suivi.
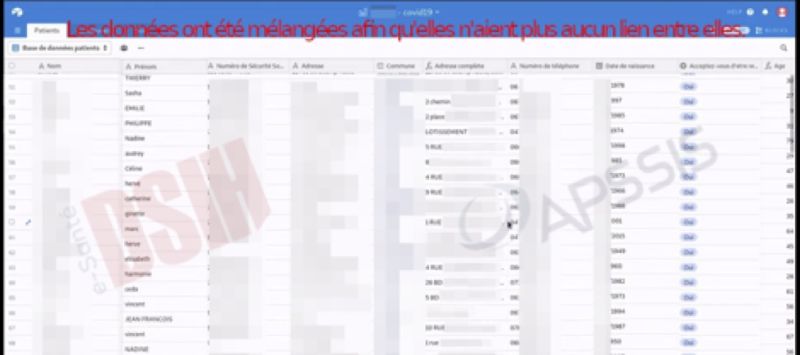
Covid-19 : le prétexte pour se relâcher en matière de protection des données ?
28 avril 2020 | Charles Blanc-Rolin & Me Omar Yahia | TribuneEn cette période de crise et de peur généralisée, alors que certains révèlent leurs plus bas instincts en menaçant des professionnels de santé, en vandalisant leurs voitures et en allant même jusqu’à cambrioler certains cabinets dans le but de leur dérober leurs équipements de protection, comme le rappelle Le Quotidien du médecin [1],« plus je connais les hommes, plus j’aime mon chien », selon la formule de Pierre Desproges.
Covid-19 : attention à l’élargissement de l’accès à la télémédecine sans cadre
17 avril 2020 | DSIH, Damien Dubois | ActualitésDans le contexte de la crise du Covid-19, les autorités sanitaires ont publié, depuis fin janvier, une série de décrets facilitant l’accès à la télémédecine et aux outils numériques de suivi. Une initiative certes salutaire, mais pas assez anticipée ni encadrée pour Me Omar Yahia, avocat au barreau de Paris.
La téléconsultation par téléphone désormais autorisée dans le cadre de l’épidémie de Covid-19
14 avril 2020 | Me Noémie Mandin-Lafond | TribuneAprès avoir simplifié et amélioré le remboursement de l’accès aux consultations médicales à distance en vidéo dans le cadre de l’épidémie de Covid-19, le ministre des Solidarités et de la Santé autorise, depuis le 4 avril dernier, le recours à la téléconsultation par téléphone.
L’Apssis publie deux séquences originales
30 mars 2020 | DSIH | Actualités« Le coronavirus, une aubaine pour les cybercriminels » (L’Express du 22 mars), « L’ampleur de l’épidémie de Covid-19 accroît les risques d’attaques informatiques » (Les Échos du 23 mars), « Le télétravail est une aubaine pour les pirates informatiques » (Le Point du 27 mars) : les titres de journaux, mais aussi les #ransomware et les #cyberpirates foisonnent sur Internet et sur les réseaux sociaux.
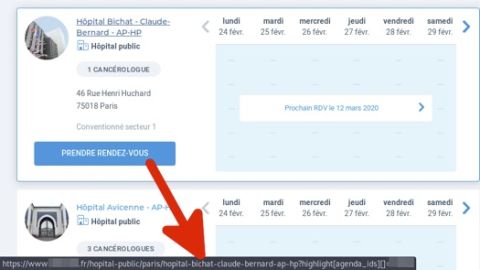
Externalisation de la prise de rendez-vous médicaux en ligne : un pacte avec le diable ?
10 mars 2020 | Charles Blanc-Rolin & Me Omar Yahia | TribuneÀ l’ère du numérique, quel établissement de santé, s’il n’a pas encore franchi le pas, n’a jamais songé à mettre en place une solution de prise de rendez-vous en ligne pour ses patients ? Gain de temps pour les secrétaires médicales, redynamisation de l’image de l’établissement et confort pour les patients sont de véritables arguments de persuasion.
La Haute Autorité de Santé présente un plan d’action pour l’innovation thérapeutique
04 février 2020 | Me Noémie Mandin-Lafond | TribuneDurant ces deux dernières décennies, 2 000 essais cliniques ont été réalisés dans le domaine des thérapies géniques et cellulaires, et plus de 20 nouvelles thérapies devraient arriver sur le marché en 2020-2021, bénéficiant d’autorisations de mise sur le marché très précoces, principalement en oncologie, hématologie, neurologie et ophtalmologie.
Création du Comité pilote d’éthique du numérique
07 janvier 2020 | Me Noémie Mandin-Lafond | TribuneLe 2 décembre 2019, le Comité consultatif national d’éthique pour les sciences de la vie et de la santé (CCNE) a constitué le Comité pilote d’éthique du numérique, dont l’objectif est « à la fois de remettre des premières contributions sur l’éthique du numérique et de l’intelligence artificielle et de déterminer les équilibres pertinents pour l’organisation du débat sur l’éthique des sciences et technologies du numérique et de l’intelligence artificielle ».
Télémédecine : l’Asip Santé publie un état des lieux et des besoins !
03 décembre 2019 | Me Noémie Mandin-Lafond | TribuneLe 13 novembre 2019, l’Agence des systèmes d’information partagés de santé (Asip Santé) a publié, sur son site internet, un état des lieux de l’offre de service de télémédecine et des besoins pour développer cette pratique en France.
Carte Vitale biométrique : une arme contre la fraude sociale ?
26 novembre 2019 | Me Noémie Mandin-Lafond | TribuneMardi 19 novembre, le Sénat a adopté la proposition de loi tendant à instituer une carte Vitale biométrique, déposée le 21 mai 2019 par M. Philippe Mouiller, ce texte visant à lutter contre la fraude sociale, autrement dit à « empêcher l’utilisation de vraies cartes Vitale par des personnes qui n’en sont pas les titulaires ».
L’obligation d’utiliser l’identifiant national de santé est différée à 2021 !
29 octobre 2019 | Me Noémie Mandin-Lafond | TribunePublié le 10 octobre 2019 au Journal officiel, un décret a modifié les dispositions relatives à l’utilisation du numéro d’inscription au répertoire (NIR) en tant qu’identifiant national de santé (INS), pour les mettre en conformité avec la loi n°78-17 du 6 janvier 2018 modifiée relative à l’informatique, aux fichiers et aux libertés, dans sa rédaction résultant de l’ordonnance n°2018-1125 du 12 décembre 2018.
Un « kit SI » destiné aux directeurs de structures médico-sociales est publié !
22 octobre 2019 | Me Noémie Mandin | TribuneLes directeurs d’établissements médico-sociaux se trouvent parfois confrontés à des questionnements liés aux systèmes d’informations. Pour les soutenir, l'Agence Nationale d'Appui à la Performance (Anap) vient de mettre en ligne un « kit système d'information » (SI) qui leur est spécialement destiné.
Les CHU : fer de lance de l’IA en santé ?
01 octobre 2019 | Me Omar YAHIA et Me Domitille Flageul | TribunePrudemment mais sûrement, le Gouvernement s’est emparé de la question en lançant un programme d’investissements d’avenir (PIA), devant permettre de ’’tester sur le terrain, par des applications concrètes, le potentiel l’IA’’(Cf. communiqué de presse commun de la Dinsic et de la DITP).
Les premiers pas (concluants) de la certification HDS
24 septembre 2019 | Me Domitille Flageul | TribuneIls sont actuellement 48 à avoir décroché la certification hébergeurs de données de santé, d’après le site de l’Asip Santé, le dernier en date étant, sauf erreur, le groupement de coopération sanitaire GCS Tesis (La Réunion et Mayotte), premier groupement régional d'appui au développement de l'e-santé (Grades) de la liste des hébergeurs pour son datacenter, et qui en plus couvre les 6 activités du référentiel.
Les CPTS : nouvel outil de déploiement de la télésanté ?
10 septembre 2019 | Me Noémie Mandin | Tribune« Développer le recours à la télésanté (télémédecine et télésoin) », telle est l’une des missions désormais obligatoires des communautés professionnelles territoriales de santé (CPTS) souscrivant à l’accord conventionnel interprofessionnel signé le 20 juin 2019 et approuvé par arrêté publié au Journal officiel le 24 août dernier[1].
Médecins coordonnateurs en Ehpad : un droit de prescription élargi
16 juillet 2019 | Me Noémie Mandin | TribuneLe décret portant réforme du métier de médecin coordinateur en établissement d’hébergement pour personnes âgées dépendantes (Ehpad) est paru au Journal officiel le 6 juillet dernier.
Convergence des SI au sein des GHT : un « kit » est lancé
09 juillet 2019 | Me Noémie Mandin | TribuneLa mise en place des groupements hospitaliers de territoire (GHT) implique, au plan numérique, une convergence des systèmes d’information (SI) des établissements parties du groupement, l’objectif étant d’aboutir à un SI commun.
HAS et déploiement de la télémédecine : les recommandations « pratiques »
02 juillet 2019 | Me Noémie Mandin | TribuneLe 20 juin 2019, la Haute autorité de santé (HAS) a rendu public une série de documents pour rendre opérationnel le déploiement de la téléconsultation, de la téléexpertise et de la téléimagerie.
Publication du décret relatif à l’expérimentation d’une « e-carte Vitale » !
18 juin 2019 | Par Me Noémie Mandin | TribuneLe décret permettant l’expérimentation d’une « e-carte d’assurance maladie » est paru mercredi 29 mai 2019 au Journal officiel.
Publication d’un avis du Comité d’éthique en matière de big data
11 juin 2019 | Me Myriam Traverse | Tribune
Pharmacies à usage intérieur : le décret enfin publié !
04 juin 2019 | Me Noémie Mandin | TribuneAprès plus de deux années d’attente, le décret d’application de l’ordonnance sur les pharmacies à usage intérieur (PUI) est paru le 23 mai 2019 au Journal officiel. Ce texte de 21 pages a une large portée et mérite que nous dressions le tableau de ses principaux apports.
Volet numérique du projet de loi ’’Santé’’ : les retouches sénatoriales
28 mai 2019 | Par Me Emmanuelle Peletingeas | TribuneLe projet de loi relatif à l'organisation et à la transformation du système de santé a fait l’objet d’une procédure accélérée engagée le 13 février 2019 par le Gouvernement. Adopté le 26 mars 2019 par l’Assemblée nationale, le texte a été transmis au Sénat en 1ère lecture, et à sa commission des affaires sociales, laquelle a arrêté la version qui sera discutée en séance publique à partir du 3 juin prochain.
La première circulaire tarifaire et budgétaire 2019 annonce les crédits alloués aux établissements de santé !
14 mai 2019 | Par Me Noémie Mandin | Tribune21,5 milliards d’euros (Md€) de crédits alloués, 663 millions (M€) économisés et 415 M€ mis en réserve, tels sont les axes annoncés par la première circulaire relative à la campagne tarifaire et budgétaire 2019 des établissements de santé, texte qui s’inscrit dans le cadre de la deuxième année de mise en œuvre du plan d’économies 2018-2022 sur l’objectif national des dépenses d’assurance maladie (Ondam).
Publication d’un mémento sur la protection des données personnelles à l’usage du directeur d’établissements
07 mai 2019 | Me Myriam Traverse | Tribune
Référentiels d’interopérabilité : le Gouvernement a dit !
30 avril 2019 | Par Me Omar Yahia | TribuneComment créer les conditions favorables à l’essor de l’e-santé en France ? Il semble manifestement que le Gouvernement ait pris le taureau par les cornes à procédant à une série d’annonces spectaculaires en la matière.
Santé publique et environnement : Le lancement d’un portail internet pour recueillir les alertes du public !
23 avril 2019 | Paris, Me Noémie Mandin | Tribune
GHT, l’an III
16 avril 2019 | Paris, Me Omar Yahia | TribuneDepuis leur création, les groupements hospitaliers de territoire (GHT) connaissent schématiquement trois périodes : l’an I correspond au découpage administré et accéléré en 135 GHT. L’an II se résume grosso modo à leur construction au gré des dynamismes locaux, avec des résultats en demi-teinte. L’an III, c’est celui de la maturité, soit la reconstruction d’une offre graduée avec une vision transversale. Mais c’est aussi celui de tous les dangers.
Télésoin et e-prescription : au cœur de la stratégie « Ma Santé 2022 » !
09 avril 2019 | Paris, Par Me Noémie Mandin | TribuneLe 22 mars dernier, l’Assemblée nationale a adopté le projet de loi relatif à l’organisation et à la transformation du système de santé. Parmi les mesures phares de ce texte, un volet est dédié au développement des nouvelles pratiques médicales, en particulier du télésoin et de l’e-prescription.
En direct de l’Apssis : la conférence juridique
04 avril 2019 | Le Mans, Cédric Cartau | TribuneDernier temps fort du Congrès, et pas des moindres, la conférence juridique de Mes Brac de la Perrière et Yahia. La vision juridique est totalement complémentaire de la vision technique sur les questions de SSI, de conformité réglementaire ou de projet. C’est ce que l’on retient chaque année de la conférence juridique de clôture, et l’édition 2019 de l’Apssis ne le dément pas.
« Ma santé 2022 » : l’espace numérique de santé désormais entériné !
02 avril 2019 | Paris, Par Me Noémie Mandin, | TribuneLe 22 mars dernier, l’Assemblée nationale a adopté, dans le cadre de l’examen du projet de loi relatif à l’organisation et à la transformation du système de santé, la création de l’espace numérique de santé (ENS).
Risques médicamenteux : la haute juridiction de l’ordre administratif précise l’obligation d’information des centres hospitaliers !
26 mars 2019 | Paris, Par Me Noémie Mandin | TribunePar un arrêt du 18 mars 2019, le Conseil d’État [1] vient de préciser l’obligation d’information des centres hospitaliers en matière de risques associés à un traitement médicamenteux.
Point de départ de l’harmonisation du format du dossier médical partagé au niveau européen
19 mars 2019 | Me Myriam Traverse | TribuneLa Commission européenne a présenté le 6 février 2019 une recommandation relative à un format européen d’échange des dossiers de santé informatisés.
Financement à la qualité et à la sécurité des soins : le nouveau dispositif pour l’année 2019
12 mars 2019 | Par Me Noémie Mandin | TribuneLe 21 février 2019, le Ministère des Solidarités et de la Santé a publié le décret portant modification de dispositions réglementaires du code de la sécurité sociale relatives à l’amélioration de la qualité et de la sécurité des soins.
Systèmes d’information hospitaliers : la DGOS dévoile la feuille de route du programme Hop’en !
04 mars 2019 | Par Me Noémie Mandin | TribuneDans le cadre du volet numérique de la stratégie de transformation du système de santé (STSS) « Ma santé 2022 », la Direction générale de l’offre de soins (DGOS) lance le programme Hop’en qui constitue la « nouvelle feuille de route nationale de systèmes d’information hospitaliers » sur une période de cinq ans.
« Ma santé 2022 » : le coup d’envoi de la réforme !
18 février 2019 | Par Me Noémie Mandin | TribuneUne année jour pour jour après le lancement, par le gouvernement, de la stratégie de transformation du système de santé, la ministre des Solidarités et de la Santé a présenté le mercredi 13 février le projet de loi de santé en Conseil des ministres.
Licencier n’est pas jouer
12 février 2019 | Me Omar YAHIA | TribuneC’est en substance ce que la Cour administrative d’appel de Versailles vient, par arrêt (n°17VE01782)du 22 novembre 2018, de rappeler à un centre hospitalier de la région parisienne.
Trophées du droit, le cabinet Yahia avocats distingué
08 février 2019 | DSIH, Pierre Derrouch | ActualitésLe 31 janvier dernier se déroulaient les 19èmes Trophées du droit, à Paris, au Pavillon d’Armenonville. Le cabinet de Maître Omar Yahia, avocat spécialiste du droit de la santé et contributeur de la première heure de DSIH, a été distingué « Equipes montantes » dans la catégorie Santé-pharmacie.
Entre les finances hospitalières et les droits du patient, les priorités ne font plus de doute
05 février 2019 | Me Emmanuelle Peletingeas | TribuneC’est ce qu’il ressort de l’analyse du décret n°2018-1254 du 26 décembre 2018, précisant les modes d'organisation de la fonction d'information médicale, et que notre Cabinet a déjà eu l’occasion d’évoquer dans un précédent article (1).
« Ma Santé 2022 » : accélérer la digitalisation du système de santé par des mesures concrètes
29 janvier 2019 | Par Me Noémie Mandin | TribuneEn septembre 2018, le Président de la République a présenté la stratégie de transformation du système de santé (STSS), comprenant une cinquantaine de mesures à déployer d’ici 2022. Rebaptisée« Ma Santé 2022 », la STSS a pour objectif d’améliorer la qualité du système de santé, autour de cinq chantiers prioritaires, parmi lesquels le numérique en santé.
Libres propos sur l’intelligence artificielle (volet 2)
22 janvier 2019 | Par Me Omar Yahia, Cabinet Yahia Avocats | TribuneSelon Orange Healthcare, la division santé d’Orange, le Big data médical devrait voir son « volume multiplié par 50 d’ici 2050 »et pour le cabinet McKinsey, il pourrait rapporter rapidement plus de 300 milliards de dollars par an au système de santé américain. Le traitement massif de données permettrait de réduire des dépenses inutiles via des améliorations logistiques, mais avant tout une meilleure prise en charge des patients.
La formation continue ou comment sécuriser le parcours du patient… et celui de l’agent
21 janvier 2019 | Par Me Myriam Traverse, Cabinet Yahia Avocats | TribuneLe directeur des systèmes d’information de l’Assistance publique-hôpitaux de Paris (AP-HP) a annoncé, en décembre 2018, la mise en œuvre d’un vaste plan de formation aux outils numériques et aux dossiers patients informatisés au bénéfice de l’ensemble des agents de l’institution.
Les plus lus
e-santé
- 11/10/2022 - GIP Centre-Val de Loire e-Santé - (45)
Chargé(e) déploiement des usages
- 11/10/2022 - GIP Centre Val de Loire e-santé - (45)
Référent en Identitovigilance
- 11/10/2022 - GIP Centre Val de Loire e-Santé - (45)
Ingénieur de production
- 19/09/2022 - GIP Centre-Val de Loire e-Santé - (45)
Chargé(e) d’accompagnement Ségur/ SI ESMS